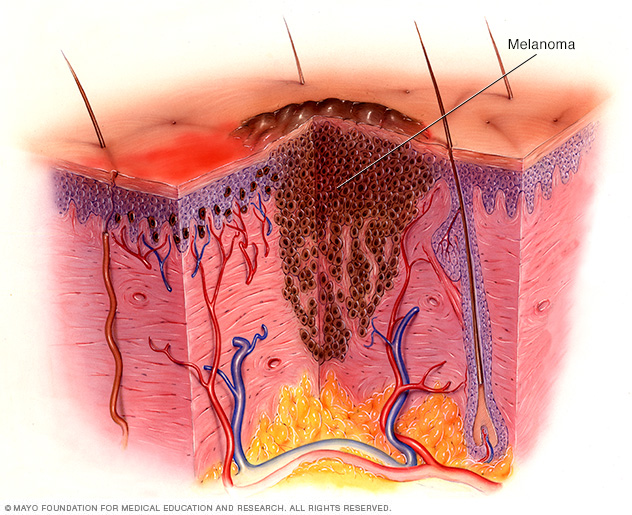
O melanoma é o tipo mais grave de câncer de pele. O melanoma se desenvolve nas células que produzem melanina (melanócitos). A melanina é o pigmento que dá cor à sua pele. O melanoma também pode se formar nos seus olhos e, raramente, dentro do seu corpo, como no nariz ou na garganta.
A causa exata de todos os melanomas não está clara, mas a exposição à radiação ultravioleta proveniente da luz solar ou de lâmpadas e camas de bronzeamento aumenta o seu risco de desenvolver melanoma. Limitar a exposição à radiação ultravioleta pode ajudar a reduzir o risco de melanoma.
O risco de melanoma parece estar aumentando em pessoas com menos de 40 anos, especialmente em mulheres. Conhecer os sinais de alerta do câncer de pele pode ajudar a garantir que mudanças cancerosas sejam detectadas e tratadas antes que o câncer se espalhe. O melanoma pode ser tratado com sucesso se for detectado precocemente.
Sintomas do melanoma
Os melanomas podem se desenvolver em qualquer parte do seu corpo. O melanoma se desenvolve com mais frequência em áreas que tiveram exposição ao sol, como suas costas, pernas, braços e rosto.
Os melanomas também podem ocorrer em áreas que não recebem muita exposição ao sol, como as solas dos pés, as palmas das mãos e as unhas. Esses melanomas ocultos são mais comuns em pessoas com pele mais escura.
Os primeiros sintomas do melanoma geralmente são:
- Uma mudança em uma pinta existente
- O desenvolvimento de um novo crescimento pigmentado ou de aparência incomum na sua pele
O melanoma não começa sempre como uma pinta. Ele também pode ocorrer em pele que aparenta ser normal.

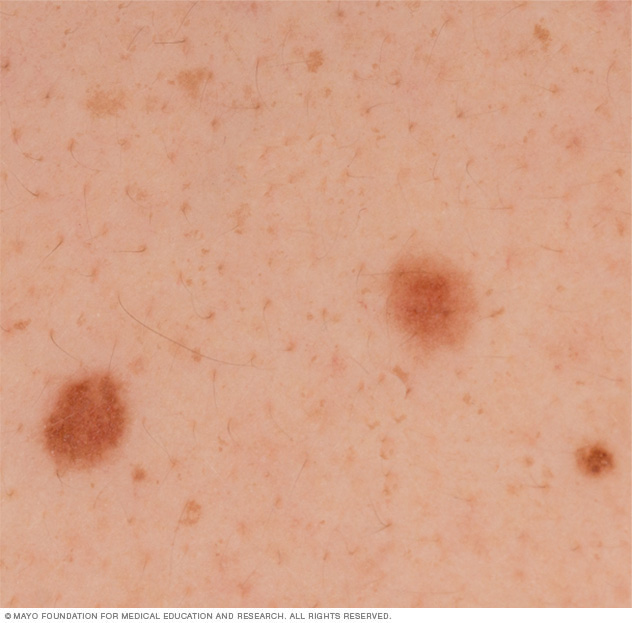
Pintas normais
Pintas normais geralmente têm uma cor uniforme — como marrom claro, marrom ou preto — com uma borda distinta que separa a pinta da pele ao seu redor. Elas são ovais ou redondas e geralmente menores do que 1/4 de polegada (cerca de 6 milímetros) de diâmetro — aproximadamente o tamanho de uma borracha de lápis.
A maioria das pintas começa a aparecer na infância e novas pintas podem se formar até cerca dos 40 anos. Quando se tornam adultas, a maioria das pessoas tem entre 10 e 40 pintas. As pintas podem mudar de aparência com o tempo e algumas podem até desaparecer com a idade.
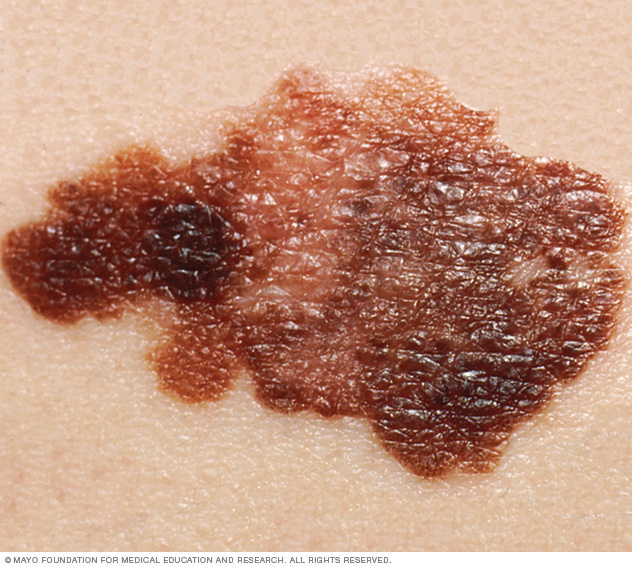
Pintas incomuns que podem indicar melanoma
Estas são características de pintas incomuns que podem indicar melanomas ou outros cânceres de pele:
- Pintas com formas irregulares, como duas metades com aparência muito diferente.
- Pintas com bordas irregulares, dentadas ou recortadas — características de melanomas.
- Pintas que apresentam várias cores ou uma distribuição de cor desigual.
- Pinta maior que 1/4 de polegada (cerca de 6 milímetros).
- Pintas que crescem em tamanho ou que mudam de cor ou forma, ou que apresentam novos sintomas como coceira ou sangramento.
Pintas cancerosas (malignas) variam muito em aparência. Algumas pintas podem apresentar todas as mudanças listadas acima, enquanto outras podem ter apenas uma ou duas características incomuns.
Melanomas ocultos
Os melanomas também podem se desenvolver em áreas do seu corpo que têm pouca ou nenhuma exposição ao sol, como os espaços entre os dedos dos pés e nas palmas das mãos, solas, couro cabeludo ou genitais. Esses melanomas são por vezes chamados de melanomas ocultos, porque ocorrem em lugares que a maioria das pessoas não pensaria em verificar. Quando o melanoma ocorre em pessoas com pele mais escura, é mais provável que ocorra em uma área oculta.
Melanomas ocultos incluem:
- Melanoma sob uma unha. Melanoma acral-lentiginoso é uma forma rara de melanoma que pode ocorrer sob uma unha de dedo da mão ou do pé. Também pode ser encontrado nas palmas das mãos ou nas solas dos pés. É mais comum em pessoas de origem asiática, pessoas negras e em outras com pigmentação de pele escura.
- Melanoma na boca, trato digestivo, trato urinário ou vagina. O melanoma mucoso se desenvolve na membrana mucosa que reveste o nariz, boca, esôfago, ânus, trato urinário e vagina. Os melanomas mucosos são especialmente difíceis de detectar, pois podem ser facilmente confundidos com outras condições muito mais comuns.
- Melanoma no olho. O melanoma ocular, também chamado de melanoma uveal, ocorre com mais frequência na úvea — a camada abaixo do branco do olho (esclera). Um melanoma no olho pode causar alterações na visão e pode ser diagnosticado durante um exame oftalmológico.
Quando você deve consultar um médico?
Marque uma consulta com seu médico se você notar quaisquer alterações na pele que pareçam incomuns.
O que causa o melanoma?
O melanoma ocorre quando algo dá errado nas células que produzem melanina (melanócitos). Estas células dão cor à sua pele.
Normalmente, as células da pele se desenvolvem de maneira controlada e ordenada — células novas saudáveis empurram células mais velhas em direção à superfície da pele, onde elas morrem e acabam caindo. Mas quando algumas células desenvolvem danos no DNA, novas células podem começar a crescer descontroladamente e, eventualmente, formar uma massa de células cancerosas.
Os pesquisadores não sabem o que danifica o DNA nas células da pele e como esse dano leva ao melanoma. É provável que uma combinação de fatores, incluindo fatores ambientais e genéticos, cause melanoma. Mesmo assim, os médicos acreditam que a exposição à radiação ultravioleta do sol e de lâmpadas e camas de bronzeamento é a principal causa do melanoma.
A luz ultravioleta não causa todos os melanomas, especialmente os melanomas que ocorrem em lugares do seu corpo que não recebem exposição à luz solar. Portanto, outros fatores podem contribuir para o seu risco de melanoma.
Diagnóstico
Os testes e procedimentos utilizados para diagnosticar melanoma incluem:
- Exame físico. Seu médico fará perguntas sobre seu histórico de saúde e examinará sua pele à procura de sinais que possam indicar melanoma.
- Remoção de uma amostra de tecido para teste (biópsia). Para determinar se uma lesão cutânea suspeita é melanoma, seu médico pode recomendar a remoção de uma amostra de pele para testes. A amostra é enviada a um laboratório para exame.
Determinando a extensão do melanoma
Se você receber um diagnóstico de melanoma, o próximo passo é determinar a extensão (estágio) do câncer. Para atribuir um estágio ao seu melanoma, seu médico irá:
- Determinar a espessura. A espessura de um melanoma é determinada examinando cuidadosamente o melanoma sob um microscópio e medindo-o com uma ferramenta especial. A espessura de um melanoma ajuda os médicos a decidirem sobre um plano de tratamento. Em geral, quanto mais grosso o tumor, mais grave é a doença.
Melanomas mais finos podem exigir apenas cirurgia para remover o câncer e algum tecido normal ao seu redor. Se o melanoma for mais grosso, seu médico pode recomendar testes adicionais para verificar se o câncer se espalhou antes de determinar suas opções de tratamento.
- Verificar se o melanoma se espalhou para os linfonodos. Se houver risco de que o câncer tenha se espalhado para os linfonodos, seu médico pode recomendar um procedimento conhecido como biópsia de linfonodo sentinela.
Durante uma biópsia de linfonodo sentinela, um corante é injetado na área onde o seu melanoma foi removido. O corante flui para os linfonodos próximos. Os primeiros linfonodos a absorver o corante são removidos e testados para células cancerígenas. Se esses primeiros linfonodos (linfonodos sentinela) estiverem livres de câncer, há uma boa chance de que o melanoma não tenha se espalhado além da área onde foi descoberto pela primeira vez.
- Procurar sinais de câncer além da pele. Para pessoas com melanomas mais avançados, os médicos podem recomendar testes de imagem para procurar sinais de que o câncer se espalhou para outras áreas do corpo. Os testes de imagem podem incluir raios-X, TC e tomografias por emissão de pósitrons (PET). Esses testes de imagem geralmente não são recomendados para melanomas menores com menor risco de se espalharem além da pele.
Outros fatores podem influenciar a determinação do risco de metastatização do câncer, incluindo se a pele sobre a área formou uma ferida aberta (ulceração) e quantas células cancerígenas em divisão (mitoses) são encontradas sob o microscópio.
O melanoma é classificado usando números romanos de 0 a IV. Nos estágios 0 e I, um melanoma é pequeno e tem uma taxa de tratamento muito bem-sucedida. Mas quanto maior o número, menor a chance de uma recuperação total. No estágio IV, o câncer se espalhou além da sua pele para outros órgãos, como os pulmões ou fígado.
Tratamento do melanoma
O melhor tratamento para o seu melanoma depende do tamanho e estágio do câncer, da sua saúde geral e das suas preferências pessoais.
Tratamento para melanomas pequenos
O tratamento para melanomas em estágio inicial geralmente inclui cirurgia para remover o melanoma. Um melanoma muito fino pode ser removido totalmente durante a biópsia e não requerer tratamento adicional. Caso contrário, seu cirurgião removerá o câncer, bem como uma borda de pele normal e uma camada de tecido abaixo da pele. Para pessoas com melanomas em estágio inicial, este pode ser o único tratamento necessário.
Tratando melanomas que se espalharam além da pele
Se o melanoma se espalhou além da pele, as opções de tratamento podem incluir:
- Cirurgia para remover linfonodos afetados. Se o melanoma se espalhou para linfonodos próximos, seu cirurgião pode remover os linfonodos afetados. Tratamentos adicionais antes ou depois da cirurgia também podem ser recomendados.
- Imunoterapia. A imunoterapia é um tratamento medicamentoso que ajuda seu sistema imunológico a combater o câncer. O sistema imunológico do seu corpo, que combate doenças, pode não atacar o câncer porque as células cancerosas produzem proteínas que ajudam a se esconder das células do sistema imunológico. A imunoterapia atua interferindo nesse processo.
A imunoterapia é frequentemente recomendada após a cirurgia para melanoma que se espalhou para os linfonodos ou para outras áreas do corpo. Quando o melanoma não pode ser removido completamente com cirurgia, os tratamentos de imunoterapia podem ser injetados diretamente no melanoma.
- Terapia direcionada. Os tratamentos com medicamentos direcionados focam em fraquezas específicas presentes nas células cancerosas. Ao mirar nessas fraquezas, os tratamentos com medicamentos direcionados podem fazer com que as células cancerosas morram. Células do seu melanoma podem ser testadas para ver se a terapia direcionada é provavelmente eficaz contra o seu câncer.
Para melanoma, a terapia direcionada pode ser recomendada se o câncer se espalhou para seus linfonodos ou para outras áreas do seu corpo.
- Radioterapia. Este tratamento usa feixes de energia de alta potência, como raios-X e prótons, para matar células cancerosas. A radioterapia pode ser direcionada aos linfonodos se o melanoma tiver se espalhado para lá. A radioterapia também pode ser usada para tratar melanomas que não podem ser removidos completamente com cirurgia.
Para melanoma que se espalha para outras áreas do corpo, a radioterapia pode ajudar a aliviar os sintomas.
- Quimioterapia. A quimioterapia usa medicamentos para matar células cancerosas. A quimioterapia pode ser administrada por via intravenosa, em forma de comprimido ou ambas, para que percorra todo o seu corpo.
A quimioterapia também pode ser administrada em uma veia do seu braço ou perna em um procedimento chamado perfusão isolada de membro. Durante esse procedimento, o sangue no seu braço ou perna não é permitido viajar para outras áreas do seu corpo por um curto período de tempo para que os medicamentos de quimioterapia cheguem diretamente à área ao redor do melanoma e não afetem outras partes do seu corpo.

