O câncer de cólon é responsável pela maioria das mortes por câncer em homens e mulheres, depois do câncer de mama e do câncer de pulmão. No entanto, esse tipo de câncer pode ser prevenido com mudanças no estilo de vida e diagnóstico precoce.
No entanto, na pandemia global de COVID-19, muitas pessoas não vão aos hospitais para realizar seus exames anuais devido ao medo do vírus. Os médicos agora temem um aumento significativo nas taxas de câncer de cólon.
Além disso, algumas concepções errôneas comuns sobre essa doença também levam a resultados fatais, muitas vezes em casos que poderiam ter sido salvos se tratados precocemente.
375.000 pessoas são diagnosticadas com câncer de cólon todos os anos na Europa, e 170.000 delas morrem devido a essa doença. Um estudo realizado na Universidade de Bolonha, na Itália, descobriu que atrasar a triagem para câncer de cólon por 4-6 meses aumentou o risco de câncer avançado em 3%, enquanto um atraso de mais de 12 meses aumentou esse risco em 7%. Embora ainda não haja um fim à vista para a pandemia de coronavírus, os testes de triagem anuais não devem ser interrompidos ou adiados.
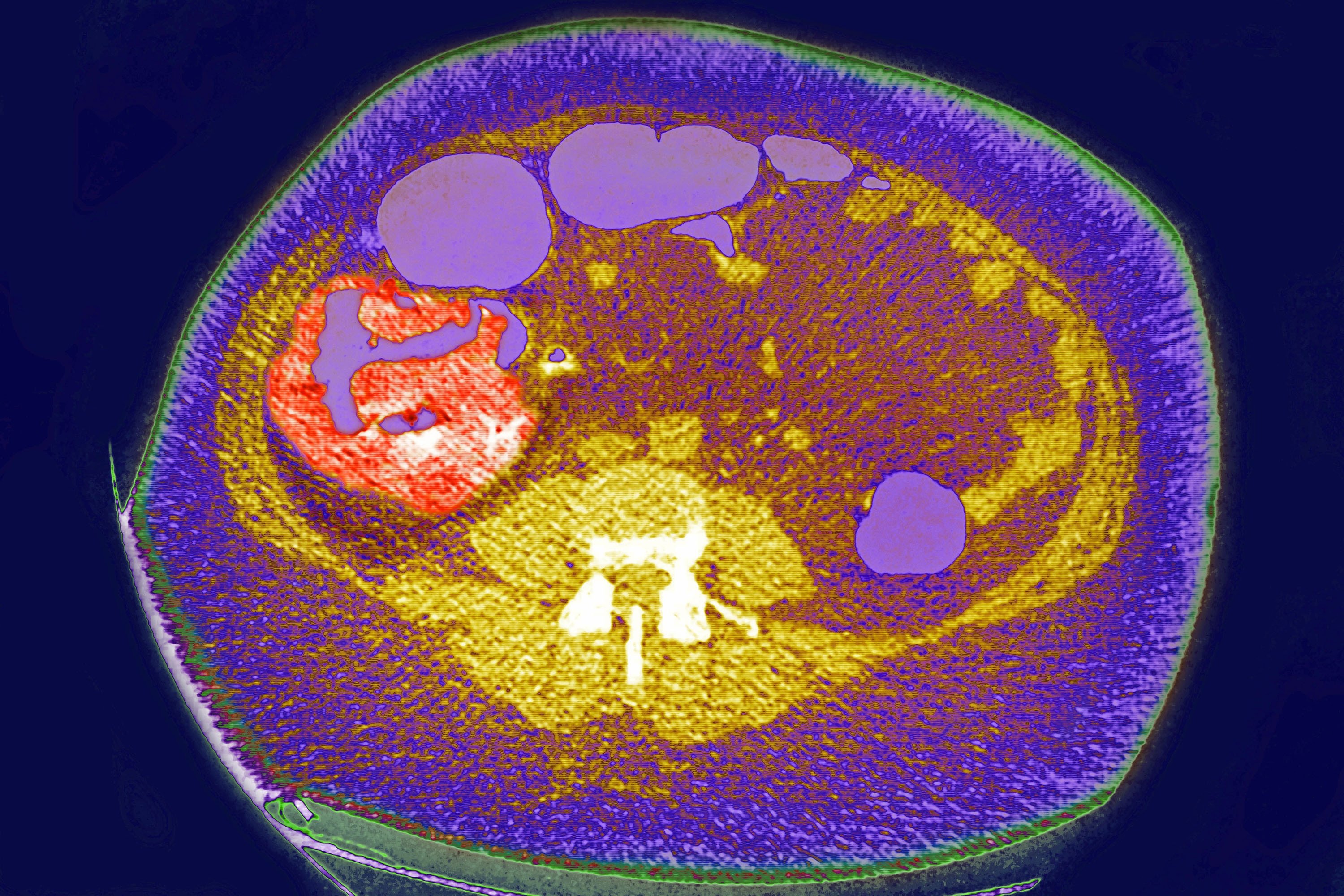
Câncer de cólon e pólipos
O câncer de cólon se desenvolve em 98% dos casos que apresentam pólipos. Pólipos maiores que 15 mm de diâmetro têm 1,5 vezes mais chances de se tornarem cancerosos. Como a remoção de pólipos por meio de colonoscopia pode prevenir o câncer de cólon, programas de triagem para câncer de cólon baseados em vários protocolos são realizados na maioria dos países europeus hoje em dia. Um estudo realizado em 16 países europeus entre 2000 e 2016 descobriu que a prevalência de câncer colorretal diminuiu significativamente nos países que iniciaram os testes de triagem em idades mais precoces.
Com a tecnologia atual, os cânceres de cólon e pólipos iniciais podem ser melhor detectados com sistemas de imagem baseados em inteligência artificial. Embora a colonoscopia seja o padrão ouro na detecção de pólipos, o sucesso do procedimento depende em grande parte da experiência do profissional que realiza a colonoscopia e de sua conformidade com os padrões de qualidade.
No entanto, atualmente existem 6 concepções errôneas comuns sobre o câncer de cólon e a colonoscopia. Essas concepções errôneas são perigosas, pois dificultam o diagnóstico precoce e frequentemente são a razão pela qual os pacientes consultam um médico quando a doença já está em estágio avançado.
Crença errônea #1: Sangue retal indica hemorróidas e não é um grande problema.
A maioria dos pacientes tem medo de ter uma doença mais grave e adia a ida ao médico, arranjando desculpas e pensando que se trata apenas de hemorróidas. Muitas pessoas buscam conselhos de amigos e familiares e optam pela medicina alternativa. Por outro lado, o médico também pode atribuir erroneamente o sangramento a hemorróidas ou fissuras anais, especialmente em pacientes jovens que sofrem de constipação crônica.
O sangramento do ânus pode ser o prenúncio de câncer ou de um grande pólipo, e um exame detalhado é absolutamente necessário.
Crença errônea #2: O câncer de cólon é puramente genético, não há câncer em minha família.
Apenas 15% dos casos de câncer são causados pela genética. Ter câncer de cólon em parentes de primeiro grau (FDR) ou ter polipose adenomatosa familiar (FAP) aumenta o risco de desenvolver câncer. No entanto, o câncer de cólon também pode se desenvolver em pessoas sem histórico familiar de câncer.

Crença errônea #3: Todos os casos de constipação prolongada levam ao câncer.
A constipação é um dos distúrbios gastrointestinais mais comuns. No entanto, estar constipado não significa que você tenha câncer de cólon. Não há evidências de que a constipação crônica ou a síndrome do intestino irritável causem câncer de cólon. No entanto, quando um câncer de cólon ou um grande pólipo cresce o suficiente para estreitar a cavidade intestinal, você pode sofrer de constipação, obstrução intestinal ou sangramento retal. Você deve sempre consultar um gastroenterologista quando tiver uma alteração inesperada em seu hábito intestinal.
Crença errônea #4: Colonoscopias são um procedimento complicado e doloroso e podem ser fatais.
A colonoscopia é um procedimento com baixo risco, se realizado por um especialista. A perfuração do intestino ou o sangramento durante a colonoscopia ocorrem em menos de 1 em 1.000 casos. Antes de uma colonoscopia, você passará por uma avaliação médica minuciosa e será questionado sobre doenças crônicas e os medicamentos que você toma. Você deve informar ao seu médico se está tomando antibióticos, anticoagulantes ou medicamentos antidiabéticos.
A única parte desconfortável de uma colonoscopia é a preparação pré-procedimental. Você será solicitado a tomar medicamentos laxantes para limpar o trato intestinal. O mais comum é misturar sachês de laxantes em alguns litros de água. Os laxantes terão um sabor doce semelhante ao suco, e você precisará consumi-los ao longo do dia ou em um período de 2 dias. Você também pode ser orientado a simplificar sua dieta 3-4 dias antes do procedimento, ou consumir apenas líquidos.
Durante a colonoscopia, você não sentirá dor, pois o procedimento é realizado sob sedação profunda. A anestesia geral é necessária apenas em certos casos.
Crença errônea #5: Não preciso fazer uma colonoscopia, pois não tenho problemas.
O risco de uma pessoa desenvolver câncer de cólon durante a vida é de 6%. Essa é uma estatística que não pode ser subestimada. Em termos mais simples, 1 em cada 18 pessoas pode desenvolver câncer de cólon.
Estudos demonstraram que pólipos e câncer de cólon são mais comuns em pessoas obesas e fumantes, em quem ingere álcool regularmente, em quem consome alimentos processados, tem histórico de câncer de cólon na família e em quem não se exercita regularmente. No entanto, o risco de morte por câncer de cólon diminui em 45% com a realização de colonoscopia.
Crença errônea #6: Existem medicamentos que podem prevenir o câncer de cólon.
Embora muitas pesquisas tenham sido realizadas sobre esse assunto, não há um resultado claro. Embora alguns estudos tenham mencionado os efeitos anticâncer de medicamentos anti-inflamatórios não esteroides (AINEs), como aspirina, cálcio, magnésio, ácido fólico, vitaminas B6 e B12, vitamina D, estatinas e aspirina, esse efeito não foi confirmado em grandes estudos.
Até que os pesquisadores tenham resultados mais definitivos, é melhor adotar uma dieta saudável e rica em fibras, exercitar-se regularmente, evitar fumar e ingerir álcool e não ganhar peso excessivo.
Quem deve fazer testes de triagem?
Pessoas do grupo de risco médio devem começar a realizar testes de triagem para buscar câncer de cólon aos 50 anos.
Assim como no câncer de mama, nos últimos anos, os médicos têm recomendado a redução da idade de triagem para 45 ou até mesmo 40 anos, uma vez que as incidências de câncer de cólon em idades mais precoces aumentaram.
Se alguém em sua família tem histórico de câncer de cólon ou sofre de polipose adenomatosa familiar, seu teste de triagem deve começar muito antes.

