Visão Geral
A hepatite autoimune é uma inflamação do fígado que ocorre quando o sistema imunológico do corpo ataca as células do fígado. A causa exata da hepatite autoimune não é clara, mas fatores genéticos e ambientais parecem interagir ao longo do tempo, desencadeando essa doença.
A hepatite autoimune não tratada pode levar a cicatrização do fígado (cirrose) e, eventualmente, insuficiência hepática. No entanto, quando diagnosticada e tratada precocemente, a hepatite autoimune pode frequentemente ser controlada com medicamentos que suprimem o sistema imunológico.
Um transplante de fígado pode ser uma opção quando a hepatite autoimune não responde ao tratamento medicamentoso ou em casos de doença hepática avançada.
Sintomas da hepatite autoimune
Os sinais e sintomas da hepatite autoimune variam de pessoa para pessoa e podem surgir de forma súbita. Algumas pessoas têm poucos problemas nos estágios iniciais da doença, enquanto outras experimentam sinais e sintomas que podem incluir:
- Fadiga
- Desconforto abdominal
- Amarelamento da pele e dos olhos
- Fígado aumentado
- Vasos sanguíneos anormais na pele (angiomas em forma de aranha)
- Erupções na pele
- Dores nas articulações
- Perda das menstruações
Quando você deve ver um médico?
Se você tiver algum sinal ou sintoma que o preocupe, consulte um médico.
Causas da hepatite autoimune
A hepatite autoimune ocorre quando o sistema imunológico do corpo, que normalmente ataca vírus, bactérias e outros patógenos, dirige-se ao fígado. Esse ataque ao fígado pode levar a inflamação crônica e danos graves às células hepáticas. A razão pela qual o corpo se ataca é incerta, mas os pesquisadores acreditam que a hepatite autoimune pode ser causada pela interação de genes que controlam a função do sistema imunológico e pela exposição a certos vírus ou medicamentos.
Tipos de hepatite autoimune
Os médicos identificaram duas formas principais de hepatite autoimune.
- Hepatite autoimune tipo 1. Este é o tipo mais comum da doença. Este tipo pode ocorrer em qualquer idade. Cerca da metade das pessoas com hepatite autoimune tipo 1 têm outros distúrbios autoimunes, como doença celíaca, artrite reumatoide ou colite ulcerativa.
- Hepatite autoimune tipo 2. Embora adultos possam desenvolver hepatite autoimune tipo 2, é mais comum em crianças e jovens. Outras doenças autoimunes podem acompanhar esse tipo de hepatite autoimune.
Fatores de risco
Fatores que podem aumentar o risco de desenvolver hepatite autoimune incluem:
- Ser mulher. Embora tanto homens quanto mulheres possam desenvolver hepatite autoimune, essa doença é mais comum em mulheres.
- Um histórico de certas infecções. A hepatite autoimune pode se desenvolver após a infecção por sarampo, herpes simples ou vírus Epstein-Barr. Essa doença também está associada às infecções pelos vírus da hepatite A, B ou C.
- Hereditariedade. Evidências sugerem que uma predisposição à hepatite autoimune pode estar presente em famílias.
- Ter uma doença autoimune. Pessoas que já têm uma doença autoimune, como doença celíaca, artrite reumatoide ou hipertireoidismo (doença de Graves ou tireoidite de Hashimoto), têm maior probabilidade de desenvolver hepatite autoimune.
Complicações da hepatite autoimune
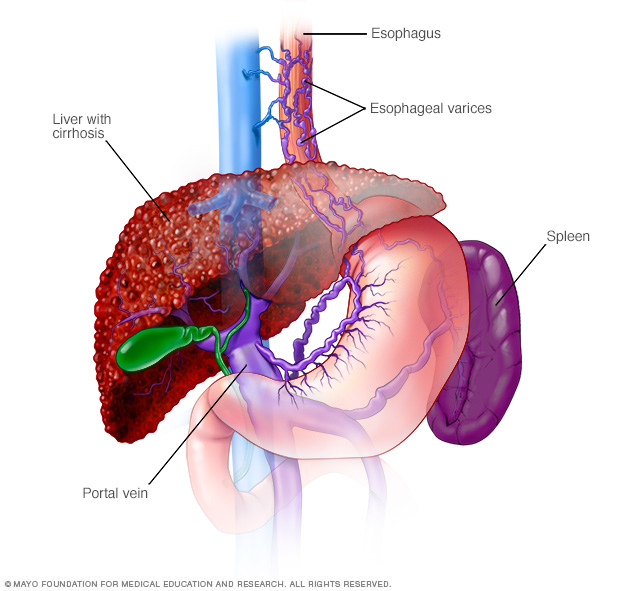
A hepatite autoimune que não é tratada pode causar cicatrização permanente do tecido hepático (cirrose). As complicações da cirrose incluem:
- Veias dilatadas no esôfago (varizes esofágicas). Quando a circulação pela veia porta é bloqueada, o sangue pode voltar para outros vasos sanguíneos — principalmente vasos sanguíneos no estômago e esôfago. Os vasos sanguíneos têm paredes finas e, devido a estarem cheios de mais sangue do que deveriam, são propensos a sangrar. Sangramentos massivos no esôfago ou estômago devido a esses vasos sanguíneos representam uma emergência médica que requer atenção imediata.
- Fluido no abdômen (ascite). A doença hepática pode causar acúmulo de grandes quantidades de líquido no abdômen. Ascite pode ser desconfortável e pode interferir na respiração, sendo geralmente um sinal de cirrose avançada.
- Insuficiência hepática. Esta condição ocorre quando danos extensos às células do fígado tornam impossível o funcionamento adequado do órgão. Nesse ponto, um transplante de fígado é necessário.
- Câncer de fígado. Pessoas com cirrose têm um risco aumentado de câncer de fígado.
Diagnóstico da hepatite autoimune
Os testes e procedimentos utilizados para diagnosticar a hepatite autoimune incluem:
- Exames de sangue. Testar uma amostra do seu sangue para anticorpos pode distinguir a hepatite autoimune da hepatite viral e outras condições com sintomas semelhantes. Os testes de anticorpos também ajudam a identificar o tipo de hepatite autoimune que você possui.
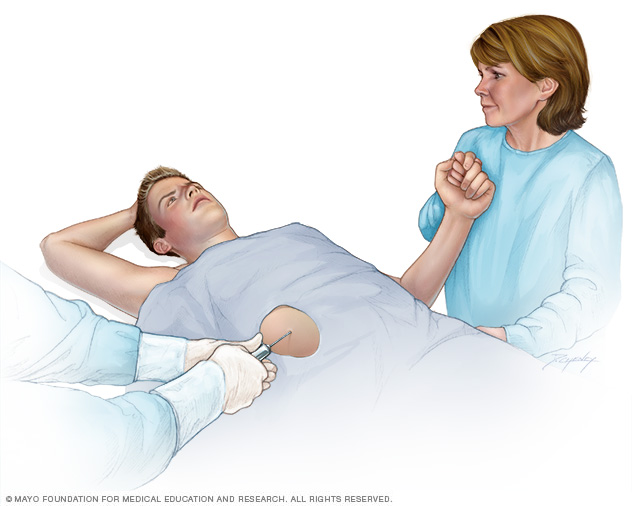
- Biopsia do fígado. Os médicos realizam uma biópsia do fígado para confirmar o diagnóstico e determinar o grau e tipo de dano ao fígado. Durante esse procedimento, uma pequena quantidade de tecido hepático é coletada, utilizando uma agulha fina que é inserida no seu fígado através de uma pequena incisão na pele. A amostra é então enviada a um laboratório para análise.
Tratamento da hepatite autoimune
Independentemente do tipo de hepatite autoimune que você possui, o objetivo do tratamento é retardar ou interromper o ataque do sistema imunológico ao seu fígado. O tratamento ajuda a desacelerar a progressão da doença. Para atingir esse objetivo, você precisará de medicamentos que reduzam a atividade do sistema imunológico. O tratamento inicial geralmente é com prednisona. Um segundo medicamento, azatioprina (Azasan, Imuran), pode ser recomendado além da prednisona.
A prednisona, especialmente quando utilizada a longo prazo, pode causar uma ampla gama de efeitos colaterais graves, incluindo diabetes, afinamento dos ossos (osteoporose), fraturas ósseas (osteonecrose), hipertensão, catarata, glaucoma e ganho de peso.
Os médicos normalmente prescrevem prednisona em uma dose alta durante cerca do primeiro mês de tratamento. Em seguida, para reduzir o risco de efeitos colaterais, eles diminuem gradualmente a dose nos meses seguintes até atingir a menor dose possível que controle a doença. A adição da azatioprina também ajuda a evitar os efeitos colaterais da prednisona.
Embora você possa experimentar remissão alguns anos após o início do tratamento, a doença frequentemente retorna se o medicamento for interrompido. Dependendo da sua situação, pode ser necessário tratamento ao longo da vida.
Transplante de fígado
Quando os medicamentos não interrompem a progressão da doença ou você desenvolve cicatrização irreversível (cirrose) ou insuficiência hepática, a opção restante é um transplante de fígado.
Durante um transplante de fígado, seu fígado doente é removido e substituído por um fígado saudável de um doador. Transplantes de fígado geralmente utilizam fígados de doadores de órgãos falecidos. Em alguns casos, um transplante de fígado de doador vivo pode ser utilizado. Durante um transplante de fígado de doador vivo, você recebe apenas uma parte de um fígado saudável de um doador vivo. Ambos os fígados começam a regenerar novas células quase imediatamente.

